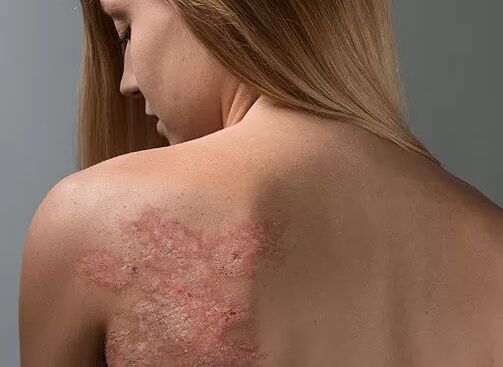
Na última década, os médicos observaron un forte aumento da incidencia da psoríase. A enfermidade está asociada á inflamación interna, é un proceso crónico e non proporciona unha recuperación completa. O tratamento e prevención de complicacións implica medicamentos, dieta e uso de remedios populares de forma natural.
Natureza e historia da psoríase
As primeiras mencións dos síntomas dunha enfermidade da pel atopáronse nos anais dos curandeiros do Antigo Exipto e da India. Foi descrito en detalle por Hipócrates, que deu o nome de "psora" ás placas e pápulas vermellas do corpo. Na Idade Media, considerouse durante moito tempo un tipo de lepra perigosa, polo que os pacientes ocultaban a inflamación para evitar o tratamento forzado.
A psoríase foi identificada por primeira vez como unha enfermidade separada polo dermatólogo e científico alemán Ferdinant von Hebr en 1841. Realizou un amplo estudo con mostraxe epitelial e describiu en detalle todas as fases e tipos do proceso inflamatorio. O seu seguidor Jean Louis Alibert relacionou a enfermidade cunha forma específica de artrite.
O estudo detallado da psoríase comezou no século XX. Coa axuda de mellores equipos e ópticas, os médicos aprenderon que durante a enfermidade, os procesos de rexeneración e exfoliación da pel se aceleran 8-10 veces. Separaron a patoloxía da dermatite e demostraron a súa natureza autoinmune.
Nos últimos anos, foi posible identificar os principais factores que aumentan o risco de psoríase. Pero os médicos seguen buscando as causas da enfermidade; estase considerando a influencia da inmunidade e da herdanza. Ata a data desenvolvéronse centos de medicamentos para o tratamento, pero nin un só método alivia ao paciente do problema para sempre.
Principais causas da psoríase
Nunha persoa sa, o proceso de renovación da capa superior da derme leva 21-30 días. Durante este tempo, a célula fórmase, medra, realiza funcións básicas e morre, deixando sitio a unha nova. Baixo a influencia de factores negativos na psoríase, o proceso acelera varias veces, non levando máis de 5-6 días.
A maioría dos dermatólogos cren que a principal causa da enfermidade son os trastornos autoinmunes. Por razóns descoñecidas, o sistema inmunitario humano comeza a atacar as súas propias células da pel, o que provoca un proceso inflamatorio. Non teñen tempo para madurar e son arrancadas das capas máis profundas, formando placas que pican.
Entre as principais causas e factores que provocan o desenvolvemento da enfermidade:
- diminución da inmunidade;
- arrefriados frecuentes, ARVI ou gripe;
- desequilibrio hormonal;
- patoloxías da glándula tireóide;
- hipotermia constante;
- traballar con produtos químicos;
- problemas psicolóxicos, estrés, trastornos;
- consumo de drogas ou alcohol.
Os desenvolvementos científicos recentes suxiren varias hipóteses relacionadas coas causas da enfermidade. Están baseados en observacións de diferentes grupos de pacientes:
- alerxias ocultas a alimentos, medicamentos ou factores ambientais;
- infeccións e focos inflamatorios nos órganos internos;
- interrupción dos procesos metabólicos que afectan á rexeneración dos tecidos;
- presenza de parasitos;
- psicosomáticas.
A psoríase adoita herdarse. Se ambos os pais teñen o xene, o risco de atopar patoloxía aumenta ata o 50%. Na maioría dos casos, as primeiras manifestacións da enfermidade obsérvanse durante a puberdade e a formación final do corpo - de 15 a 20 anos.
Moitos pacientes conseguen evitar manifestacións dolorosas coa axuda da dieta e un estilo de vida saudable. Pero os médicos identifican varios factores que poden causar exacerbacións e recaídas frecuentes:
- fumar;
- enfermidades infecciosas da pel;
- efectos secundarios de certos medicamentos;
- complicacións despois da vacinación;
- bronceado;
- situacións estresantes.
A aparición de psoríase na maioría dos casos é unha combinación de varios factores. Empeora despois de padecer bronquite ou amigdalite, en cuxo tratamento se utilizaron antibióticos. Sempre está asociado cunha diminución da inmunidade e un debilitamento do corpo.
Complicacións perigosas da psoríase
Coceira, ardor e placas na pel non son as únicas manifestacións. O proceso inflamatorio pode afectar os órganos e sistemas internos e cambiar ás articulacións. O nivel de toxinas no sangue aumenta constantemente, interrompendo os procesos metabólicos.
O principal problema coa psoríase avanzada é o desenvolvemento da artrite. É diagnosticado no 15-20% dos pacientes en diferentes etapas e ocorre con recaídas frecuentes e inflamación dolorosa das articulacións. Na maioría das veces, o proceso implica os dedos das mans e dos pés, os nocellos, os xeonllos e as articulacións da cadeira.
Outras complicacións da psoríase inclúen:
- eritrodermia con extensas áreas de lesións cutáneas;
- diminución da agudeza visual;
- expansión dos ventrículos do corazón;
- enfermidades dos riles;
- trastorno intestinal crónico.
Coa psoríase, o risco de depresión grave e patoloxías mentais aumenta 2-3 veces. A enfermidade non se transmite e non é contaxiosa, pero as persoas con defecto na pel adoitan evitar as relacións persoais e avergonzarse do seu propio corpo. Rexeitan deliberadamente a vida íntima e visitar lugares interesantes. Unha actitude tendenciosa cara ao problema reduce o círculo de amigos ao mínimo.
Principais síntomas e signos da psoríase
Un dermatólogo experimentado pode distinguir facilmente as manifestacións da enfermidade doutras dermatites. No corpo aparecen varias manchas, máis como unha erupción cutánea. Aumentan rapidamente de diámetro, chegando a 7-8 cm, e comezan a desprenderse. Se a psoríase non se trata, as áreas inflamadas cobren ata o 50-60% do corpo.
Os seguintes signos axudan a distinguir as placas de psoríase de liques ou alerxias:
- Teñen bordos claros, están lixeiramente engrosados e elevados por enriba da pel, provocando un lixeiro inchazo e vermelhidão. As escamas son claras, case de cor prateada.
- As partículas exfoliadas son facilmente raspadas da superficie, deixando a superficie como cuberta de cera.
- Despois de eliminar as escamas inflamadas, nótase unha fina película vermella de novas células, que brilla á luz.
- Cando se tenta despegar a película, aparecen gotas de sangue (fenómeno Auspitz).
Estes son os principais signos de psoríase que axudan ao autodiagnóstico. As primeiras manifestacións obsérvanse no lugar do roce coa roupa, despois de abrasións ou queimaduras térmicas, que se asemellan a feridas que non curan. Pero hai varias opcións para colocar pápulas no corpo do paciente:
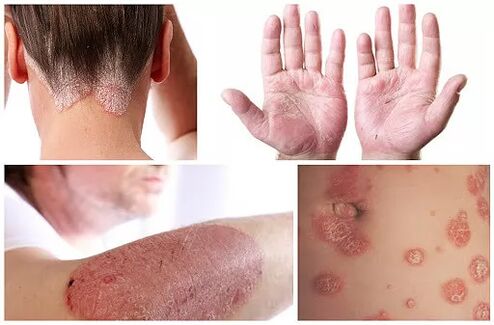
- Nos meus brazos. As pequenas lesións pódense localizar nos dedos e cubrir os cóbados con codias. En casos raros ou en formas avanzadas, o proceso afecta o antebrazo.
- Na cabeza. A forma común é diagnosticada cando aparecen partículas e codias no coiro cabeludo. A inflamación comeza na parte posterior da cabeza, móvese gradualmente detrás das orellas, acompañada dunha sensación de ardor e caspa profusa, que se asemella a unha coroa.
- No corpo. Cunha forma en forma de gota, pequenas placas cobren abundantemente o abdome, as coxas e as costas. O problema adoita ocorrer despois de tratar as infeccións con antibióticos.
- Nas palmas e plantas. A psoríase palmoplantar comeza cunhas pequenas placas pero rapidamente se desenvolve en grandes áreas cubertas de pel esbrancuxada. Ás veces, as codias que pican só aparecen entre os dedos.
- Na cara. Unha forma rara localizada na pel fina das pálpebras, ao redor dos beizos con erupcións cutáneas nas meixelas.
Recentemente, aumentou o número de nenos cuxa psoríase aparece moito antes da puberdade. Nos bebés, as primeiras pápulas están escondidas nos pregamentos da pel da ingle, axilas e pescozo. Pican, causando molestias e perda de apetito. Os pais adoitan confundilas cunha manifestación de dermatite atópica.
Tipos e formas da enfermidade
A psoríase clasifícase por separado segundo os seus signos e manifestacións características. A separación por forma axuda a identificar correctamente a causa principal da enfermidade e seleccionar un método de tratamento:
- Simple, parecido a placa ou vulgar. A versión clásica aparece na pel cunha gran cantidade de placas. Están cubertos de escamas prateadas, son moi escamosas, pican e poden sangrar cando se raian. Adoitan fundirse nunha gran formación nas costas, o abdome ou as pernas. Caracterizado por recaídas regulares e complicacións articulares.
- Punteado ou en forma de bágoa. Hai moitos pequenos puntos de non máis de 1,5 cm de diámetro que sobresaen no corpo. Semellan unha erupción cutánea e raramente se localizan na cara e nas mans. Cando se frega con costuras, a roupa adoita despegarse, deixando a pel aberta e inflamada que se infecta cunha infección secundaria.
- Pustulosa. Unha forma complexa, na que ata o 30-50% do corpo está afectado. Unha exacerbación vai acompañada de ganglios linfáticos agrandados, febre alta, exacerbación de enfermidades internas e require atención médica nun ambiente hospitalario. Divídese en tipo Tsumbusha localizado e xeneralizado.
- Exsudativo. Unha das formas máis graves. Ocorre en pacientes con patoloxías endócrinas e desenvólvese no contexto da diabetes. Ademais do peeling, as placas segregan grandes cantidades de líquido inflamatorio. Satúranse de exudado, converténdose nunha codia densa, causando unha dor intensa á persoa cando se toca ou se trata.
- Parapsoríase ou enfermidade de Broca. Ten síntomas similares, pero as placas recordan máis ás manchas de eccema, non teñen un efecto película nin brillo ceroso e non emiten gotas vermellas despois da eliminación. Pode ir acompañado de febre, debilidade e deterioro da saúde.
- Inversa ou inversa. Unha forma rara é diagnosticada no 1% das persoas. Unha das manifestacións considérase que é a pigmentación escura nas axilas e os pregos inguinais, que na fase inicial non provocan un peeling intenso.
A medida que a enfermidade progresa, a psoríase seborreica pode unirse ao anterior. Esta forma é diagnosticada cando aparecen manchas de comezón no coiro cabeludo. Desenvólvese rapidamente e esténdese ata a fronte, afectando o rostro. Os pacientes confunden con seborrea común, usando un xampú especial. Pero tras a inspección visual, non hai brillo oleoso e abundantes secrecións sebáceas, a pel está seca, as escamas brillan á luz.
Separadamente, os médicos distinguen a psoríase das unhas ou a onicodistrofia. Semella á forma vulgar e ocorre con recaídas frecuentes. Ocorre no 90% dos pacientes con artrite psoriásica. Ocorre só no 7% dos nenos, pero é difícil de tratar. Os síntomas inclúen o desprendemento da placa, a aparición de manchas brancas, abolladuras e unha delaminación severa.
Etapas da psoríase
Na práctica clínica, hai varias etapas da enfermidade. Diferéncianse na gravidade dos síntomas, as manifestacións e a natureza do curso. Por separado, moitos expertos describen o inicial, que en moitos pacientes ocorre con inflamación oculta, que se asemella a dermatite ou lique común.
Na fase inicial ou inicial, a erupción é case invisible. Ás veces hai unha lixeira descamación nos cóbados ou nos pés, que non causa molestias. A sensación de ardor diminúe despois de aplicar unha crema hidratante ou loção. As manchas son de pequeno diámetro e non causan preocupación.
Para o diagnóstico, úsase a seguinte clasificación das fases da psoríase:
- Aguda ou progresiva. As manchas aumentan notablemente de tamaño e están cubertas de partículas secas da epiderme. O paciente está preocupado pola coceira severa, ardor, irritación e inchazo da pel no lugar da erupción. Aparece un bordo vermello ao redor das placas.
- Etapa estacionaria. Non aparecen novas formacións, pero a enfermidade progresa, afectando negativamente ás articulacións e aos órganos internos. As sensacións desagradables intensifican, as placas fúndense en grandes manchas no corpo, aparecendo na cabeza, unhas e plantas. A pel parece inflamada, a descamación e a morte celular non se detén.
- Regresión ou resolución. Os síntomas da psoríase diminúen e desaparecen gradualmente. As manchas vermellas resólvense, deixando zonas esbrancuxadas na pel. O paciente volve ao seu estilo de vida habitual.
A separación en etapas é necesaria para seleccionar un método de tratamento. As drogas máis eficaces e potentes úsanse na forma estacionaria, cando existe o maior perigo de danos aos órganos internos, sistemas e articulacións. Polo tanto, a tarefa dos médicos é aliviar rapidamente a exacerbación e lograr a eliminación completa dos síntomas. A enfermidade non se pode curar, polo que é importante esforzarse pola regresión a longo prazo.
Métodos de tratamento para a psoríase
Os médicos recomendan comezar a terapia cos primeiros signos de exacerbación e non progresar a enfermidade ata complicacións. Na fase inicial, pode usar axentes non hormonais, complementar o curso cunha dieta especial e receitas populares. É importante excluír os factores que provocaron unha nova rolda de psoríase: estrés, tabaquismo, exceso de traballo, falta de sono.
O tratamento da psoríase é unha tarefa difícil en calquera fase. Moitas veces, o paciente, xunto co médico, ten que pasar por moitos ungüentos, cremas e formulacións en busca dunha terapia eficaz. Non é suficiente para eliminar rapidamente as manifestacións externas da enfermidade: é necesario asegurarse de que non haxa inflamacións internas, danos nas articulacións e previr o desenvolvemento da artrite.
Terapia farmacolóxica
O tratamento de calquera forma de psoríase comeza co uso de remedios externos. Teñen diferentes ingredientes activos, difiren na composición e no principio do seu efecto sobre a epiderme.
Os preparados conteñen vitaminas, minerais e aceites que alivian as molestias e melloran a circulación sanguínea nos capilares. O zinc e o ácido fenólico tamén protexen contra as bacterias, evitan infeccións secundarias e as zonas húmidas secas.
Se as lesións son graves e as manchas medran, os médicos prescriben ungüentos hormonais. Os medicamentos para o tratamento local son seleccionados individualmente despois do exame, tendo en conta a idade do paciente, as características de saúde e as posibles contraindicacións.
Os ungüentos e cremas conteñen hormonas sintéticas que actúan sobre os receptores da pel e retardan o proceso de rexeneración deteriorado. A inflamación diminúe gradualmente, as células prodúcense máis lentamente e as áreas cubertas de película curan. Os medicamentos poden conter glucocorticoides. Pero teñen unha serie de graves inconvenientes:
- Moitas drogas hormonais están contraindicadas para o tratamento de nenos menores de 2 anos, durante o embarazo e a lactación.
- É necesario respectar estrictamente a dosificación e seguir as instrucións.
- Distínguense por un prezo elevado.
O uso de pomadas hormonais só está permitido baixo a supervisión dun médico. Os compoñentes activos poden penetrar no sangue, afectar a cortiza suprarrenal e suprimir a produción de cortisol. En caso de sobredose ou uso prolongado de medicamentos, o tratamento debe ser interrompido gradualmente cunha redución diaria da dose.
Durante as exacerbacións estacionais da psoríase, pódense usar medicamentos para mellorar a inmunidade e complexos vitamínicos. Estimulan o corpo desde dentro, eliminan a disbacteriose e a deficiencia de vitaminas e aceleran a cicatrización da pel. A tarefa principal destas composicións é:
- eliminación de toxinas;
- apoio do tecido articular;
- mellora do benestar;
- aceleración do metabolismo;
- limpeza do fígado.
Para a psoríase, recoméndanse remedios que melloren o efecto da dieta, desencadeando a limpeza de tecidos, intestinos e apoiando a defensa inmune. Dependendo da forma da enfermidade, úsanse nunha fase progresiva ou para previr a recaída en forma de inxeccións ou comprimidos.
A psoríase adoita ocorrer durante situacións estresantes. Para eliminar o factor provocador, os médicos seleccionan inmunosupresores. Normalizan o sono, reducen a irritabilidade e a ansiedade, detendo o proceso inflamatorio.
Os inmunosupresores alivian a tensión e calman os receptores da pel irritada. Alivian a queimadura e a coceira e ademais teñen un efecto antirreumático. Eles únense e eliminan substancias que afectan ás articulacións, reducindo a dor e a gravidade das sensacións durante a exacerbación. Non se usan na casa e requiren unha dosificación estrita.
No tratamento da psoríase, os sorbentes destacan entre os remedios tradicionais. Estes son medicamentos especiais que absorben toxinas e produtos de descomposición que, durante unha exacerbación, atópanse en grandes cantidades no sangue e no intestino. Isto reduce o risco de desenvolver artrite psoriásica, trastornos dixestivos e acelera a limpeza das placas da pel.
A vantaxe dos sorbentes é que son seguros para o corpo, polo que poden usarse no tratamento médico de enfermidades en nenos. Utilízanse na retirada de axentes biolóxicos e cremas hormonais e reducen a concentración de hormonas sintéticas no sangue.
Remedios chineses para a psoríase
As preparacións chinesas a base de herbas demostraron ser ben no tratamento complexo durante a inflamación. Os médicos aconsellan usalos despois dun curso de ungüentos hormonais para a desintoxicación e a curación. A máis alta calidade segundo as opinións dos pacientes:
- Loção que contén flúor, fenólico, ácido acético, borneol e extractos de herbas.
- Unha pomada chinesa que, sen hormonas, penetra rapidamente na pel, saturándoa con extractos de pico negro, lique, ruibarbo e cogomelo fulin.
- Un axente hormonal que se prescribe no período agudo para reducir a inflamación, a descamación e a coceira. Contén glucocorticosteroides, petrolato, estearina, aceite de mentol. Permitido para o tratamento da pel facial.
- Pomada barata a base de materias primas naturais. Consiste en extractos de menta, equinácea, trevo coa adición de veleno de escorpión.
- Un remedio popular para o tratamento da psoríase vulgar. Elimina a comezón debido ao contido de cúrcuma, aceite de sándalo, neem e tulsi.
- O xabón de xofre que contén extracto de aloe, aceites de oliva e palma hidrata, restaura o equilibrio lipídico e cura feridas.
- Unha pomada que contén extractos de Sophora, acivro, cortiza, cortiza de moreira e un antiséptico. Úsase para a exacerbación 2 veces ao día.
- Unha crema segura procedente de China, enriquecida co zume de Sophora japonica e a raíz do freixo, alivia a sequedade, a descamación e a coceira. Pódese aplicar no rostro e no coiro cabeludo.
Antes dun curso de tratamento con medicamentos procedentes de China, definitivamente debes realizar unha proba de alerxia: algúns compoñentes a base de plantas en altas concentracións provocan irritación, agravamento e aumentan a incomodidade.
Métodos tradicionais
Existen diferentes métodos para tratar a psoríase. Despois de que o proceso agudo se resolva, a terapia pódese complementar con remedios populares. En caso de exacerbación, adoitan usar receitas con aceite sólido médico:
- Mestura mel líquido e graxa en proporcións iguais, engade casca de carballo moída e un ovo cru. A mestura resultante aplícase ao corpo 2 veces ao día.
- Nunha cunca limpa, mestura 2 culleradas de graxa e nata para bebés, engade un pouco de aceite de espinheiro. Trata as zonas inflamadas co produto pola mañá e pola noite.
Para tratar a psoríase, pode tomar baños coa adición de ingredientes útiles: bicarbonato de sodio, sal mariño, decocción de avea, trementina. O último compoñente, a base de resina de piñeiro, alivia a inflamación, mellora a circulación sanguínea, calma e tonifica a pel. A mellora require ata 15 procedementos cun descanso de 1-2 días.
Métodos alternativos
Ademais dos medicamentos, ao paciente pódeselle ofrecer tratamento lixeiro ou fotoquimioterapia PUVA. No 90-95% dos casos, é posible mellorar significativamente o estado da pel e deter o proceso. A terapia úsase nas seguintes formas:
- exsudativo;
- vulgar;
- palmoplantar.
O uso de PUVA é eficaz para as lesións do coiro cabeludo. A irradiación con ondas de luz realízase nun curso de 5-6 procedementos a baixa frecuencia, o que é seguro para o corpo. Entre os métodos alternativos que se probaron para a psoríase:
- fototerapia selectiva;
- onda estreita;
- terapia de barro;
- plasmaférese.
Para reducir as zonas inflamadas recoméndase barro, que se aplica en forma de aplicacións ou se toma en baños. Os compostos máis eficaces son extraídos nas costas do Mar Morto e nos resorts de Kuyalnik. Conteñen minerais que calman e restauran a pel.
Prevención da psoríase
Unha forma importante de evitar a exacerbación e a recaída da enfermidade é unha nutrición adecuada. A dieta Pegano, especialmente desenvolvida por un médico, axuda a reducir o nivel de alérxenos, elimina a intoxicación e prevén a disbacteriose. Os seus principios principais:
- Ata o 70-80% do menú debe consistir en alimentos formadores de álcali (froitas e verduras).
- Só o 20-30% da dieta pode consistir en alimentos que aumentan a acidez (carne, grans, peixe, leite enteiro).
- Quedan completamente excluídos os alimentos graxos e hidratos de carbono, o café, as bebidas carbonatadas doces e o alcohol.
- Todos os pratos deben ser cocidos ao vapor, cocidos ou cocidos sen aceite.
- Tome as comidas en pequenas porcións para non sobrecargar os intestinos.
Para previr a psoríase, é importante deixar de fumar e beber alcohol. É necesario controlar a limpeza intestinal diaria, beber máis auga limpa sen gas e aditivos.
Respostas ás preguntas máis frecuentes sobre a psoríase
Podes contraer psoríase?
Esta é a primeira idea errónea que afecta negativamente á comunicación cos pacientes. De feito, a enfermidade está asociada só co funcionamento do sistema inmunitario e non ten virus transmitidos por contacto. Podes manexar con seguridade a pel do paciente, usar a súa roupa ou zapatos.
É posible nadar durante unha exacerbación?
Os médicos recomendan baños diarios ou duchas mornas, que alivian as molestias e as queimaduras e reducen a descamación. O procedemento pódese completar bañando nunha solución de sal mariño, amidón ou tratando as placas con aplicacións de barro.
É posible curar completamente a psoríase?
Ata a data, non se atoparon métodos de tratamento para a psoríase que poidan aliviar completamente o problema do paciente. Esta é unha enfermidade crónica e incurable que se produce con recaídas frecuentes e que require unha prevención constante. Cunha nutrición, unha dieta adecuada e un estilo de vida saudable, só é posible reducir o número de exacerbacións e reducir a gravidade do curso.
As causas e as características da psoríase están sendo estudadas activamente por médicos de diferentes países. Desenvolvéronse moitos métodos de tratamento que dan bos resultados, pero non garanten a recuperación completa. En caso de exacerbación, é necesario combinar terapia farmacolóxica, medicina tradicional, desintoxicación e unirse a unha dieta estrita.

























